Dez morreram no RS por causa da doença. Saiba os sintomas, como se prevenir, tratar e lidar com parentes com meningite.
No Rio Grande do Sul, 10 pessoas morreram por conta da meningite neste ano, número maior que as três mortes ocorridas em 2014 no mesmo período, e a quantidade de casos também é mais alta. O surto levou a uma grande procura por vacinas na região. Muito se fala sobre os perigos da doença, mas você realmente sabe o que ela é? Afinal, todos os tipos são tão graves e merecem isolamento? Tire essas e outras dúvidas com as respostas do infectologista Alexandre Naime Barbosa, professor da Faculdade de Medicina da Universidade Estadual Paulista (Unesp)/Botucatu; e das pediatras Lélia Nogueira Rodrigues Margarido e Danyelle Oliveira Toledo, e do neurologista Sinesio Grace Duarte, professores da Universidade de Franca (Unifran).
Meningite é uma inflamação?
É a inflamação das meninges, membranas que revestem o cérebro e outras estruturas do sistema nervoso central. Essa inflamação pode ser causada por agentes químicos, físicos e principalmente infecciosos, como bactérias, vírus, fungos e protozoários. Segundo o site do Ministério da Saúde, as meningites bacterianas e virais são as mais importantes do ponto de vista da saúde pública, devido à capacidade de ocasionar surtos, e no caso da bacteriana, à gravidade dos casos.
Pode matar, sim
“Os dois principais diferenciais são apresentação clínica do quadro e gravidade. Dependendo do agente, a doença pode se manifestar em uma forma mais ou menos evidente e com maior ou menor taxa de mortalidade e sequelas”, disse o infectologista Barbosa. “As virais têm curso mais benigno, enquanto as bacterianas são mais graves. As causadas por fungos ou parasitas são mais crônicas”, acrescentaram os professores da Unifran.
Como a meningite é transmitida?
A transmissão da meningite depende do agente infeccioso. Segundo o infectologista Barbosa, contato com secreção nasal e espirros são fonte de possível contaminação por meningococo, hemófilo e alguns vírus, como o enterovírus. Otites, sinusites e outras infecções bacterianas de cabeça e pescoço podem favorecer, pela proximidade, a migração de bactérias para o sistema nervoso central, especialmente o pneumococo. Infecções generalizadas podem levar bactérias para as meninges, como no caso do pneumococo. Infecções bacterianas, fúngicas e virais também podem migrar para o sistema nervoso central, como nos casos da meningite tuberculosa, herpética ou criptocócica. Traumas ou cirurgias de crânio podem favorecer a infecção local. “A transmissão fecal-oral é de grande importância para a meningite viral, em infecções por enterovírus”, citou o site do Ministério da Saúde.
Meningite meningocócica é contagiosa até por espirros
A meningite meningocócica, infecção causada por uma bactéria chamada Neisseria meningitidis ou meningococo, é mais conhecida por dois motivos, como informou o infectologista Barbosa. O primeiro deles é a facilidade de transmissão, já que pequenas quantidades de secreção nasal ou espirros podem ser altamente contagiosos, principalmente em ambientes fechados, como salas de aulas, creches e transporte público em que haja contato próximo entre as pessoas. O outro é a gravidade da doença, já que a meningite meningocócica por si só já é muito grave para o sistema nervoso central, mas também pode ainda vir acompanhada da forma disseminada da infecção, chamada de meningococcemia, situação em que a bactéria se espalha pelo corpo (septicemia), com alto índice de mortalidade. “É uma doença de evolução rápida e com alta letalidade, que varia de 7% até 70%. Mesmo em países com assistência médica adequada, a meningococcemia pode ter uma letalidade de até 40%. Geralmente, acomete crianças e adultos jovens, mas em situações epidêmicas, a doença pode atingir pessoas de todas as faixas etárias”, relatam os médicos da Unifran.
Crianças são mais suscetíveis
“O grupo etário mais vulnerável são as crianças menores de 5 anos, porém as crianças menores de 1 ano e os indivíduos maiores de 60 anos são mais susceptíveis à doença. Os indivíduos portadores de quadros crônicos ou doenças imunossupressoras, como síndrome nefrótica, asplenia anatômica ou funcional, insuficiência renal crônica, diabetes mellitus, infecção pelo HIV, também possuem maior susceptibilidade de adoecer”, informou o site do Ministério da Saúde.
Febre, dor na nuca e alteração da consciência são os três sintomas mais frequentes.
“São três os sintomas mais frequentes: febre, sinais meníngeos (como rigidez de nuca e outros achados no exame físico) e alteração do nível de consciência, mas a ausência de um desses elementos não exclui a possibilidade do diagnóstico”, disse o infectologista Barbosa. Além disso, o paciente pode apresentar dor de cabeça, convulsões, fotofobia, náuseas, vômitos, sonolência e falta de apetite. “Os sintomas variam muito de intensidade dependendo do agente infeccioso relacionado e do status imunológico do paciente”, comentou o infectologista Barbosa.
Tosse e diarreia também são sintomas de meningite?
“Tosse e diarreia podem ser sintomas concomitantes (simultâneos), mas não são específicos de meningite”, esclareceu o médico Barbosa.
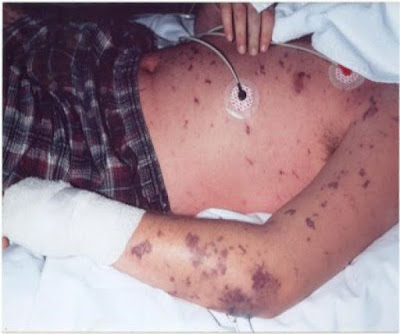
Meningite causa manchas na pele ? Em quais casos?
As manchas de pele, também conhecidas como púrpuras ou equimoses, estão presentes quando há disseminação sistêmica do agente infeccioso, principalmente relacionada à meningococcemia, situação em que a bactéria Neisseria meningitidis se espalha pelo corpo (septicemia), com alto índice de mortalidade, como informou Barbosa.
Dor e rigidez na nuca são realmente sinais da doença?
A rigidez e dor na região da nuca, também descrita como pescoço rígido, são sinais muito sugestivos de meningite quando associados aos outros sintomas relacionados, como febre e alteração do nível de consciência. “Isso acontece porque as meninges estão muito inflamadas e a inflamação gera aumento dos mediadores da dor, e limitação do movimento”, explicou o infectologista Barbosa.
Qual é a proporção de mortes em casos de meningite? Quais casos têm maior risco de morte?
A mortalidade depende basicamente do agente causador e da resposta imune do paciente, além da precocidade do diagnóstico e tratamento. Algumas infecções virais extremamente comuns, como as causadas por enterovírus, geralmente são autolimitadas e com baixíssima mortalidade. Já na meningite meningocócica com meningococcemia, a taxa de mortes pode ultrapassar 40%, como informou o médico Barbosa.
Como é o tratamento da meningite? A escolha do medicamento e o tempo de tratamento dependem do agente causador da meningite. “Em infecções virais leves, ela pode ser autolimitada. Em casos de meningite herpética, se usa o aciclovir. As meningites bacterianas são sempre tratadas com antibióticos endovenosos específicos, com a penicilina ou ceftriaxona. Já nas meningites fúngicas, devem ser prescritas drogas antifúngicas”, listou o infectologista Barbosa.
Quais sequelas a meningite pode deixar? As possíveis sequelas são muitas, como cegueira, surdez, déficits cognitivos e/ou motores. “Isso acontece por lesão direta ou indireta do agente infeccioso no sistema nervoso central. As meningites pneumocócica, meningocócica e criptocócica estão entre as mais relacionadas com sequelas”, comentou Barbosa.
Quem toma as vacinas está 100% imunizado? Nenhuma vacina oferece 100% de proteção, pois depende da competência do sistema imune da pessoa para a fabricação dos anticorpos. Há o fato também que algumas vacinas protegem somente contra alguns subtipos do agente causador da infecção. “Porém, se uma grande quantidade de pessoas for vacinada, todos ganham, pois o agente infeccioso não consegue circular, já que a maioria estará imunizada”, comentou o infectologista Barbosa.
O que fazer em caso de suspeita da doença? Deve-se procurar o mais rápido possível o atendimento médico como em um pronto-socorro. Não adie a consulta, pois a precocidade do diagnóstico melhora o prognóstico.
O que caracteriza uma epidemia de meningite? “A definição é técnica e se baseia em um aumento extraordinário de casos subitamente, muito acima do esperado para o período. Cada agente causador de meningite tem uma definição distinta, portanto”, esclareceu Barbosa.
Se uma pessoa da família está com meningite, deve ficar isolada? A necessidade de isolamento depende de qual é o agente causador da doença, devendo partir da orientação do médico ou da equipe de saúde responsável. “Em geral as meningites pelo meningococo e hemófilo merecem isolamento até a erradicação da bactéria no paciente. Outras causas como tuberculose e algumas infecções virais podem requerer isolamento. Como as meningites são de notificação compulsória, o sistema de vigilância epidemiológica local tem acesso ao reporte do caso e inicia uma busca aos contactantes (pessoas que tiveram contato com o doente). Em caso de necessidade, esses contactantes recebem medicação como profilaxia”, explicou Barbosa.